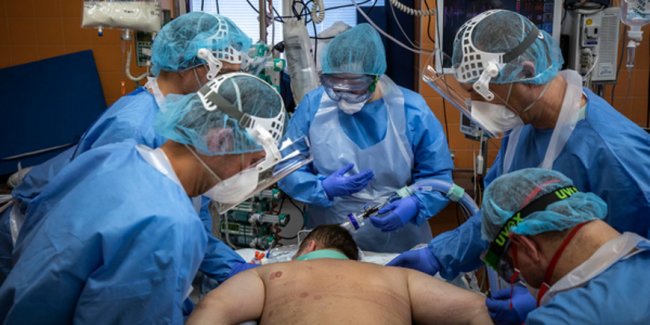
«Организм убивает сам себя» - «Здоровье»
Sheldon 07-апр, 14:04 1 008«Лента.ру»: Есть ли способ в домашних условиях отличить COVID-19 от обычной простуды или гриппа? Симптомы схожи, но, возможно, есть какие-то особые маркеры?
Жильбер Массар
Жильбер Массар: Единственный способ подтвердить диагноз — провести тест на основе метода полимеразной цепной реакции на COVID-19. Дело в том, что симптомы более-менее те же, что и у простого гриппа. Eдинственное, что может отличаться, — иногда к боли в горле, кашлю и жару добавляются потеря вкуса и обоняния, диарея, боль в суставах и другие мелкие симптомы. Но встречается это достаточно редко.
Главный признак того, что нужно срочно обращаться к врачу, — это появление одышки. Потому что при простом повышении температуры и кашле можно просто пить парацетамол и ни к кому не приближаться, чтобы не распространять заразу. Но когда появляется одышка — значит, начались осложнения, и требуется интенсивная терапия.
Как вообще может заразиться человек? В первую очередь воздушно-капельным путем, то есть через микроскопические капли, которые выкашливает пациент, страдающий COVID-19.
Мы точно знаем, что эти капли распространяются не дальше чем на два метра от зараженного, поэтому важно в условиях эпидемии соблюдать дистанцию с окружающими. Другой важный фактор — время. Если вы просто пересекаетесь с зараженным и приблизились к нему ближе чем на два метра, это еще не значит, что вы заражены. А вот если вы с ним проведете больше 15 минут, тогда риски увеличиваются.
Второй способ передачи — через касание поверхностей, на которых находится вирус. Когда вы трогаете пациента или вещи, которые были в контакте с ним — очевидно, что вирус останется на руках. А после этого, когда здоровый человек начинает трогать глаза, нос или рот, он сам же и занесет инфекцию. Именно поэтому важно как можно чаще мыть руки. Мытья даже с обычным мылом в течение трех минут будет достаточно, но можно дополнительно воспользоваться спиртовыми антисептиками.
И, конечно, для снижения темпов распространения болезни нужно следовать правилам самоизоляции и карантина.
Важно, чтобы это поняли все люди, потому что это единственное, что мы можем делать в такой ситуации. Тогда вся эта злокачественная волна пойдет на спад
Вот по поводу «единственного», что мы можем сделать. В Великобритании пытались поступить наоборот: хотели, чтобы для победы над вирусом переболело все население, тем самым выработав иммунитет к нему. По крайней мере, так считал премьер-министр Англии Борис Джонсон. Может, действительно стоит выпустить вирус на волю, следить за самыми серьезными случаями, а остальные люди как-то переболеют?
Есть, конечно, разные варианты протекания болезни. Есть более серьезные случаи, когда пациента нужно ставить на «вентилятор» в реанимацию, есть контингент, который нужно лечить в стационаре. А есть другая группа людей, у которых болезнь почти никак себя не проявляет, и у них вообще может не быть симптомов. Количество таких людей трудно оценить.
Касательно стратегии в Англии, от которой уже отказались, — в этом есть зерно истины. У всех людей, перенесших болезнь, будут антитела, и это может остановить эпидемию. Мы знаем, что для остановки эпидемии 70 процентов населения должны иметь иммунизацию.
Но проблема, с которой сейчас столкнулись, это как раз количество заболевших, которым нужна интенсивная терапия с искусственной вентиляцией легких. Их может быть всего четыре-пять процентов, но если их окажется настолько много, что все реанимации будут переполнены, люди будут просто умирать в коридорах и залах ожидания. Просто не будет возможности положить их в реанимацию. Надо понимать, что такие пациенты должны находиться на интубации не двое-трое суток, а от четырех недель.
Поэтому политика изоляции направлена не только на защиту людей от заражения, а для снижения пика, который ведет к краху медицинской системы. Таким образом мы продлим эпидемию, но с меньшими человеческими потерями и возможностью адаптации.
А как проявляются осложнения и от чего наступает смерть у пациентов? Это ведь не конкретно вирус убивает людей, вирусам этого не нужно.
Убивает больных дистресс-синдром. Это значит, что легкие больше не способны обеспечивать нормальное насыщение крови кислородом. Под аппаратом ИВЛ чаще всего это исправляется, но не всегда, потому что порой ситуация настолько сложна, а легкие настолько испорчены, что ничего не помогает.
Чаще всего в зоне риска — пожилые, потому что их организм ослаблен
И чем старше человек, чем больше у него сопутствующих патологий, вроде хронической обструктивной болезни легких, ишемической болезни сердца, сахарного диабета или просто лишнего веса, тем хуже может быть прогноз на выздоровление. Но главным фактором остается все же здоровье легких.
Важно понимать, что дистресс-синдром вызывается не исключительно вирусом. Это может быть естественной реакцией организма: белые клетки крови, лимфоциты продуцируют цитокины, и при увеличении уровня цитокинов развивается дистресс-синдром. Это не обязательно вирус, это реакция человеческого тела. В каком-то смысле организм убивает сам себя.
Недавно сообщалось, что у переболевших COVID-19 снижается дыхательная функция легких на 20-30 процентов. После пневмонии вообще это встречается или это какой-то уникальный симптом?
Я могу лишь сказать по своему врачебному 40-летнему опыту, что у каждого пациента, перенесшего четыре недели искусственной вентиляции легких, есть снижение дыхательной функции.
Даже если не было никакой операции на легких, потому что для поддержания жизни пациенту нужно давать специальные лекарства, чтобы не вызвать сопротивления: снотворное, препараты для снижения контрактуры мышц. В итоге все мышцы уменьшаются в объеме, поэтому после выздоровления действительно появляется общая слабость мышц, объясняющая этот феномен.
Значит, эти последствия обратимы?
Да, после реабилитации все может вернуться в норму, но это продолжительный процесс, занимающий от пары недель до нескольких месяцев.
Другая угроза — это когда пациенту требуется высокая концентрация кислорода. Наши легкие дышат воздухом с содержанием кислорода около 21 процента, но иногда в реанимации нужно не 21, а все 100 процентов кислорода. Это может спасти жизнь, но навредит легким: высокая концентрация кислорода может вызвать фиброз легких. Тогда, даже если мышцы будут нормально работать, все равно будет дефицит дыхательной функции.
Сейчас из-за нехватки мест в больницах и дефицита аппаратов ИВЛ богатые люди скупают эти аппараты, чтобы установить у себя дома. Но это же не имеет смысла без собственной клиники под рукой, где будет соответствующий персонал?
Для нормальной работы аппарата ИВЛ требуется круглосуточное наблюдение врачей и санитаров. Должно быть не меньше трех врачей, шести специализированных медсестер, 12 санитаров, и дома устроить это невозможно. Я даже не знаю, есть ли в России закон, позволяющий открыть у себя дома реанимацию без официального разрешения.
Даже неинвазивную вентиляцию легких, которая происходит с помощью специальной маски, нельзя проводить без помощи врача. Тем более с этими «вентиляторами» есть риск распространения вируса по помещению.
Лучше, конечно, обращаться в больницу, где есть и оборудование, и опыт
Что происходит с зараженными в больницах? Лекарства ведь нет, а значит, они либо под наблюдением, либо на интенсивной терапии.
Да, препаратов, которые уничтожают вирус, нет. Поэтому пока мы можем использовать симптоматическое лечение и давать тот же парацетамол для снижения температуры. Но вот противовоспалительные препараты вроде ибупрофена опасны. Были случаи, когда молодые люди, принимавшие такие препараты, впадали в дистресс-синдром. Хотя до сих пор трудно сказать, связано это или нет, но рекомендации предписывают нам использовать исключительно парацетамол. При ухудшении состояния сперва подключают к неинвазивной вентиляции легких через маску. Но если ситуация становится хуже, остается лишь ИВЛ.
Сейчас очень много разговоров о разных препаратах, но нет никаких доказательств того, что они помогают. Например, во Франции есть лекарство от малярии хлорохин, который используется уже 70 лет, и врачи знают все побочные эффекты, но как он будет справляться с коронавирусом, до сих пор неясно. Недавно Франция совместно с другими европейскими странами начала клиническое исследование препаратов с целью протестировать четыре разных лекарства, среди которых как раз был гидроксихлорохин.
Получается, самый понятный способ, к которому все идут при разработке лечения от коронавируса, — выработка иммунитета естественным путем или с помощью вакцинации. Сейчас говорят, что разработка вакцины займет до полутора лет. Почему этот процесс занимает столько времени? Ведь уже сейчас полно отчетов о том, что готовы первые варианты лекарства.
Вакцина — это в первую очередь профилактика. Переболевшего человека уже не нужно будет спасать, у него выработается свой иммунитет. Но вообще вакцинация — очень интересный метод, благодаря которому у нас уже не существует двух болезней — оспы и полиомиелита.
Проблема с вакциной в том, что есть разные подходы к ее приготовлению. Это могут быть либо антигены вируса, либо даже сам вирус, который не может причинить вред. Таким образом, первая задача — это ее просто приготовить, а вторая — исследовать ее действие и безопасность. И именно проверка вакцины — самый трудоемкий и долгий процесс.
Может ли уже выздоровевший человек заразить людей, которые еще не болели COVID-19?
Сейчас об этом сложно говорить. В памятках указывается, что пациент может снова контактировать с другими людьми спустя 14 дней после проявления симптомов. Но тут есть ограничения: во-первых, у него на протяжении 72 часов не должна подниматься температура и в целом должно улучшиться состояние здоровья. Тем не менее даже после этого рекомендуют сохранять карантин еще две недели, чтобы избежать всякого риска передачи вируса здоровым людям.
Сколько, по вашему мнению, будет распространяться коронавирус?
Я не пророк и не математик, который бы составил модель на основе статистических данных, сколько еще времени люди будут заболевать и как долго все это продлится. Причем эти модели могут не совпадать с реальностью.
Мы лишь знаем, что в Китае это началось в конце декабря, и уже сейчас они сообщают, что эпидемия кончилась. То есть там это продолжалось почти три месяца. Я не могу себе представить, что у нас это пройдет быстрее.
Это совсем новый феномен, и никто об этом не думал, отмечая Новый год. Единственный опыт, который у нас есть, — это SARS (тяжелый острый респираторный синдром) в 2003 году в Китае и потом MERS (ближневосточный респираторный синдром) в 2012 году на Ближнем Востоке. И по этим примерам мы видим, что какая-то новая эпидемия происходит примерно каждые девять лет. Но вообще это больше вопрос к математикам и вирусологам.
Интересно другое: если взглянуть на геном человека, там есть фрагменты разных вирусов, которые, наоборот, были полезными.
Это значит, что вирус необязательно враг, он может быть и приятелем
И напоследок: что вы думаете о версии, что SARS-CoV-2 имеет искусственное происхождение?
Я не думаю, что китайцы стали бы создавать эпидемию, которая способна уничтожить их же народ, чтобы потом распространять эпидемию по миру. И наличие каких-то военных баз и лабораторий недалеко от рынка Уханя, с которого пошло распространение, не означает, что там есть фокусники, которые занимаются созданием вирусов.
Я не могу себе представить такое развитие событий. Придумать можно что угодно, но если мы смотрим на то, как это развивалось в Китае и сейчас распространяется по всему миру, я просто не могу принять такие теории заговора. При всякой подобной катастрофе появляются заговорщические теории.
Беседовал Семен Бунд